 Stel je een gemeenschap voor waarin alle fysieke structuren 50 jaar geleden van hout zijn gebouwd, verouderde bedrading hebben en worden verwarmd door open haarden voor het wijdverspreide gebruik van brandalarmen thuis. Ondanks de collectieve pogingen van huiseigenaren om veilig te leven, vuren branden vaak uit, snel van huis naar huis, vernietigen en beschadigen vaak hele blokken van structuren, zodat een derde van de structuren elk jaar opnieuw moet worden opgebouwd. In zo'n gemeenschap zouden de kosten van een woningverzekering astronomisch zijn - $ 3.000 (of $ 36.000 per jaar) voor een huis van $ 100.000 zou geen overschatting zijn. Jaarlijks zouden de premies stijgen als gevolg van de stijgende kosten van vervangende materialen en arbeidskrachten. In zo'n omgeving kon niemand de kosten van een woningverzekering betalen.
Stel je een gemeenschap voor waarin alle fysieke structuren 50 jaar geleden van hout zijn gebouwd, verouderde bedrading hebben en worden verwarmd door open haarden voor het wijdverspreide gebruik van brandalarmen thuis. Ondanks de collectieve pogingen van huiseigenaren om veilig te leven, vuren branden vaak uit, snel van huis naar huis, vernietigen en beschadigen vaak hele blokken van structuren, zodat een derde van de structuren elk jaar opnieuw moet worden opgebouwd. In zo'n gemeenschap zouden de kosten van een woningverzekering astronomisch zijn - $ 3.000 (of $ 36.000 per jaar) voor een huis van $ 100.000 zou geen overschatting zijn. Jaarlijks zouden de premies stijgen als gevolg van de stijgende kosten van vervangende materialen en arbeidskrachten. In zo'n omgeving kon niemand de kosten van een woningverzekering betalen.
Ongevallenverzekeringsmaatschappijen verminderen het risico en de premiekosten voor huiseigenaren door de populatie van de verzekerde eigendommen uit te breiden. In het bovenstaande voorbeeld zou de verzekeraar andere gemeenschappen opnemen met nieuwere brandwerende constructies, wijdverbreid gebruik van alarmen en snel reagerende brandweerkorpsen. Het opnemen van meer huizen vergroot de pool van verzekeringen, maakt de waarschijnlijkheid van een kostbare gebeurtenis kleiner en verlaagt de schade die aan het zwembad wordt veroorzaakt wanneer er brand uitbreekt, waardoor het financiële risico van alle huiseigenaren in het zwembad en individuele premies effectief wordt verminderd.
Medicare is vergelijkbaar met een woningverzekeringsprogramma waarbij een groot deel van de verzekerden tijdens het jaar reparaties nodig heeft; naarmate mensen ouder worden, slijten hun lichaam en geest, raken de immuunsystemen aangetast en moeten organen worden vervangen. Voortzetting van de analogie, de Medicare-bevolking is een groep huiseigenaren wier huizen elk jaar zullen afbranden.
Er is een directe correlatie tussen kosten voor gezondheidszorg en leeftijd: hoe ouder je bent, hoe waarschijnlijker het is dat je medische zorg nodig hebt. Ouderen zijn meer geneigd om te lijden aan chronische aandoeningen die jarenlang behandeld moeten worden, en ongelukken komen vaker voor en vereisen vaak een gecompliceerde behandeling. Als gevolg van de hoge gezondheidszorgkosten voor oudere Amerikanen, hadden particuliere verzekeraars van vóór 1965 geen ziektekostenverzekering voor ouderen, of betaalden zulke hoge premies dat een verzekering niet betaalbaar was. Medicare is opgericht om een ​​humanitaire crisis op te lossen die het sociale en economische weefsel van de natie dreigde te ontrafelen.
De meerderheid van de Amerikanen ontvangt een particuliere ziektekostenverzekering via hun werkgever terwijl ze werken, een gevolg van een reeks "ongevallen in de geschiedenis", aldus NPR. Een onvoorzien resultaat was de uitsluiting van ouderen uit de ziekteverzekering, omdat de meeste mensen hun ziektekostenverzekering verliezen als ze met pensioen gaan of niet meer werken. In 1965 had meer dan de helft van de ouderen geen ziektekostenverzekering (64% van de paren, 49% van de ongehuwde vrouwen, 37% van de ongehuwde mannen), terwijl anderen een "vreselijke verzekering" hadden, het deed niet veel om ze te dekken, " volgens Dorothy Pechman Rice, gepensioneerd professor aan de Universiteit van Californië in San Francisco en een voormalig directeur van het National Center for Health Statistics.
Voor de meerderheid van de ouderen die medische zorg nodig hadden, waren hun keuzes om hun spaargeld uit te geven, afhankelijk te zijn van financiering van hun kinderen, welzijn of liefdadigheid te zoeken of zorg te vermijden. Vandaag, als gevolg van de wijziging van de sociale zekerheid in 1965 om Medicare te maken, heeft minder dan 1% van de oudere Amerikanen zonder ziekteverzekering of toegang tot medische behandeling in hun achterblijvende jaren.
Medicare is een van de grootste zorgverzekeringsprogramma's ter wereld, goed voor 20% van de zorguitgaven, een achtste deel van de federale begroting en meer dan 3% van het bruto binnenlands product (bbp) van de natie. De impact ervan op de gezondheidszorg, de economie en het Amerikaanse leven was over het algemeen aanzienlijk:
Terwijl experts gespeculeerd hebben dat Medicare de oudere sterfte heeft verminderd, is er geen empirisch bewijs om die bewering te bewijzen. Oudere Amerikanen hebben echter geprofiteerd van de vermindering van het risico op grote eigen medische uitgaven. Onderzoek wijst uit dat deze kosten met ongeveer 40% zijn verlaagd voor ouderen, die voorheen het meest hadden uitgegeven. De waarde van gemoedsrust voor bejaarde Amerikanen is niet te overzien.
In 1980 ontwikkelde Medicare de diagnosegerelateerde groep (DRG), de bundeling van meerdere diensten die typisch nodig is om een ‚Äã‚Äãgemeenschappelijke diagnose te behandelen in een enkele vooraf onderhandelde betaling, die snel werd goedgekeurd en toegepast door particuliere zorgplannen in hun ziekenhuisbetalingsregelingen.
In 1992 werd de op hulpbronnen gebaseerde relatieve waardeschaal (RBRVS) geïntroduceerd voor artsenbetalingen. Deze betalingssystemen hebben in het algemeen de eerdere praktijk in de industrie vervangen door het betalen van een onderhandelde korting op gefactureerde kosten of vergoedingen die zijn vastgesteld door ziekenhuizen en artsen die zelden gerelateerd zijn aan de werkelijke kosten die zijn gemaakt om de service te leveren. Als grootste afnemer van medische zorg in de natie, blijft Medicare betalingspraktijken verfijnen om de kosten te verlagen en de kwaliteit te verbeteren, ondanks fervente en actieve tegenstand van voorstanders van de industrie, zoals de American Medical Association en de American Hospital Association.
Een van de impulsen voor Medicare was om de dalende ziekenhuisopbrengsten te compenseren met 'ouderen transformeren in betalende consumenten van ziekenhuisdiensten'. Zoals verwacht veranderde de demografie van de gemiddelde patiënt; vóór 1965 waren meer dan twee derde van de ziekenhuispatiënten jonger dan 65 jaar, maar in 2010 was meer dan de helft van de patiënten 65 jaar of ouder.
Paradoxaal genoeg waren andere resultaten minder gunstig voor de ziekenhuizen:
De financiering van Medicare overstroomde de industrie met miljarden dollars om tegemoet te komen aan de opgehoopte vraag van oudere Amerikanen die medische behandelingen zochten. Zoals verwacht reageerde de industrie met nieuwe investeringen in faciliteiten, apparatuur, personeel en behandelingen.
Het National Bureau of Economic Research schat het volgende:

Volgens een studie van de Kaiser Family Foundation daalde het aantal bedrijven dat voordelen bood op het gebied van de gezondheid (inclusief supplementen voor Medicare) van 66% in 1988 tot 21% in 2009, omdat de kosten voor gezondheidszorg zijn gestegen. Bovendien zijn de bedrijven die voordelen bieden veel restrictiever wat betreft de subsidiabiliteit, waarbij vaak een combinatie van leeftijd en lange termijn met het bedrijf vereist is voordat er voordelen beschikbaar zijn. Bovendien kunnen gepensioneerden die dekking hebben, hun uitkering verliezen in geval van een bedrijfsreorganisatie of een faillissement, omdat gezondheidszorguitkeringen niet dezelfde status hebben als pensioenregelingen.
Volgens de budgetramingen van het Congressional Budget Office op 13 maart 2012, zouden de uitgaven aan Medicare-uitgaven boven de ontvangsten in 2012 op bijna $ 486 miljard kunnen uitkomen, en tegen 2022 meer dan verdubbelen onder de bestaande wetgeving en trends. De federale uitgaven aan Medicare (afgezien van het gedeelte van de premies die ouderen betalen) zullen tegen 2035 toenemen tot 5, 5% van het BBP, volgens het Congressional Budget Office met behulp van de "alternatieve" fiscale aannames.
Medicare is onlosmakelijk verbonden met gezondheidszorg en lijdt aan dezelfde structurele problemen die de gezondheidszorg in het algemeen teisteren, zoals:
Volgens onderzoek van de Kaiser Family Foundation is de typische Medicare-ingeschrevene waarschijnlijk blank (78% van de behandelde bevolking), vrouwelijke (56% vanwege een lang leven) en tussen de 75 en 84 jaar oud. Een typisch Medicare-huishouden, volgens de laatste uitgebreide studie van Medicare-ontvangers in 2006, had een inkomen minder dan de helft van het gemiddelde Amerikaanse huishouden ($ 22.600 versus $ 48.201) en besparingen van $ 66.900, minder dan de helft van hun verwachte kosten van gezondheidszorg ($ 124.000 voor een man; $ 152.000 voor een vrouw).
Mensen ouder dan 65 jaar vormen nu 13% van de totale bevolking en zullen 20% bereiken tegen 2050, volgens de huidige demografische trends. Betalen voor gezondheidszorg voor ouderen door jongere werkende Amerikanen zal de komende decennia een groot probleem blijven.
Politieke concurrentie is steeds virulenter geworden met een "winner take all" -houding van partizanen van elke partij. Compromis is zeldzaam, zelfs als filosofieën vergelijkbaar lijken. De Betaalbare Patiëntenwet die in 2009 werd aangenomen door een Democratische president en het door de meerderheid geleide Congres was gemodelleerd naar een idee dat werd voorgesteld door de conservatieve denktank The Heritage Foundation, onderschreven door een leidende Republikeinse conservatieve Newt Gingrich en eerder in Massachusetts door Republikeinse presidentskandidaat en voormalig gouverneur Mitt Romney. De politieke vijandigheid tussen de partijen versterkt tegenovergestelde beleidsstandpunten, ook al lijkt het erop dat de twee partijen het eens zijn over een fundamentele overeenstemming over het beleid.
Bijna een eeuw geleden zei Yale-econoom Irving Fisher in een toespraak: "Op dit moment heeft de Verenigde Staten het niet benijdenswaardige onderscheid dat ze de enige grote industriële natie is zonder verplichte ziekteverzekering." Ondanks de inspanningen van meerdere presidenten door de jaren heen om de gezondheidszorg te hervormen en maak het beschikbaar voor alle Amerikanen, het systeem blijft in wezen hetzelfde: grotendeels privé, extreem duur, van sporadische kwaliteit en exclusief grote delen van de bevolking. De kosten van het huidige Amerikaanse private / publieke systeem zorgen voor een triljoen dollar-tekort en een ongekende nationale schuld.
Geen enkel ander geïndustrialiseerd land heeft vergelijkbare kosten voor de gezondheidszorg, noch sluit een aanzienlijke populatie van zijn burgers de dekking uit. Volgens het meest recente rapport van de Organisatie voor Economische Samenwerking en Ontwikkeling (OESO) besteden de Verenigde Staten 17, 6% van hun BBP aan gezondheidszorg, meer dan tweeënhalf keer zoveel als de meeste ontwikkelde landen ter wereld. Tegelijkertijd hebben meer dan 18, 2% van de burgers jonger dan 65 jaar een ziektekostenverzekering en zijn ze afhankelijk van liefdadigheid, Medicaid en staatsprogramma's voor medische basiszorg. Ondanks de duidelijke tekortkomingen, is hervorming van de gezondheidszorg een van de meer omstreden, controversiële onderwerpen in de Amerikaanse politiek. Het was een kernpunt bij de presidentsverkiezingen van 2012 en zal waarschijnlijk nog vele decennia in het geding blijven.
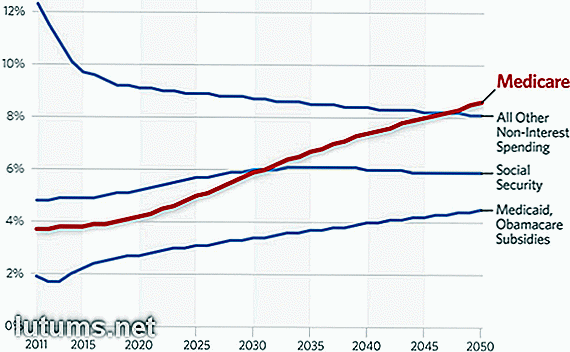
Uitgaven als percentage van het bbp
Medicare is het poster-kind van de kwalen gecreëerd door Amerika's onderliggende disfunctionele gezondheidszorgsysteem, als gevolg van de niet-succesvolle pogingen van het land om een ​​combinatie van diverse, vaak concurrerende leveranciers van medische diensten, producten en praktijken samen te voegen tot een samenhangend, effectief systeem van zorg. De taak wordt geometrisch gecompliceerd door de uiteenlopende belangen van de ontvangers van medische zorg en meerdere betalers met tegenstrijdige belangen. Sinds het begin hebben Medicare-kosten altijd de projecties overtroffen, zijn ze snel uitgegroeid tot het snelst groeiende segment van de federale begroting en zijn ze aanzienlijk hoger dan de loonheffingen die zijn vastgesteld om het programma te financieren. De inspanningen om de kosten van Medicare aanzienlijk te beheersen, zijn historisch gezien niet succesvol geweest en, als er in het algemeen geen fundamentele verandering in het gezondheidszorgsysteem is, zal dit waarschijnlijk zo blijven.
Een aantal "fixes" zijn voorgesteld door leden van elke politieke partij:
Welke eventuele hervormingen zullen worden doorgevoerd, moet nog worden vastgesteld. Het is echter zeker dat Medicare het onderwerp zal zijn van talloze vergaderingen en onderhandelingen, terwijl de wetgevers het moeilijk hebben om de jaarlijkse begrotingstekorten en de staatsschuld te verminderen.

Hoewel velen denken dat toegang tot kwaliteitszorg een fundamenteel recht is en een kenmerk van de geciviliseerde samenleving, vinden anderen dat het zorgen voor zichzelf een individuele verantwoordelijkheid is. Medicare lijdt onder de perceptie dat het een beperkt deel van de samenleving dient, in plaats van de bevolking als geheel. Maar we moeten niet vergeten dat het programma een schildwacht is voor de toekomst waar we allemaal ooit mee te maken zullen krijgen.
Wat vind je van Medicare? Heeft u ouders of grootouders die afhankelijk zijn van het programma? Moet de overheid een ziektekostenverzekering aanbieden aan ouderen of gehandicapten?

17 manieren om te betalen voor & Afford College zonder studentleningschuld
Het bijwonen van de universiteit, hoewel niet essentieel, kan afgestudeerden een financiële impuls geven die hen gedurende hun hele leven ten goede zal komen. De US Census heeft bepaald dat de gemiddelde afgestudeerde $ 19.550 meer per jaar verdient dan de gemiddelde middelbare school.Bovendien verklaarde het Pew Research Center dat zelfs na het aftrekken van de tijd die ze niet tijdens het studeren aan geld hebben gestoken, en de bijbehorende kosten, de gemiddelde afgestudeerde een onvoorstelbare $ 550.

Wat is een Gap-verzekeringsdekking voor auto's - is het de moeite waard?
Een nieuwe auto is misschien wel de slechtste investering ter wereld. Waarom? Een nieuwe auto verliest 15% tot 20% van zijn waarde op het moment dat u hem van het dealernotwerk verdrijft! Maar dit fenomeen is niet beperkt tot nieuwe auto's - ook gebruikte auto's verliezen snel hun waarde.Als u uw auto financiert, is het onwaarschijnlijk dat de waarde van uw auto gelijk zal zijn aan of groter dan het bedrag van de financiering gedurende de looptijd van de lening